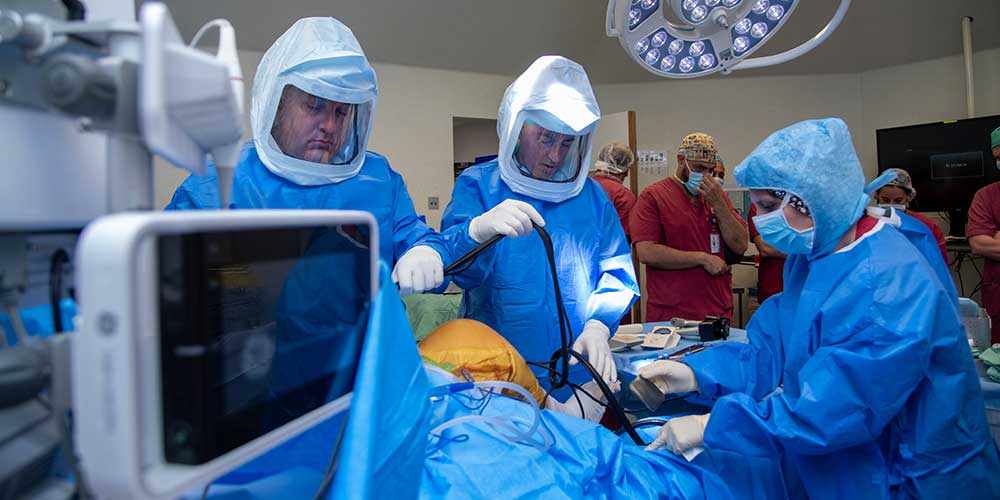
ניתוח החלפת ברך חלקית בסיוע היד הרובוטית של NAVIO היא מערכת החלפת מפרקים הכי כוללת ומניבה הזמינה היום בעולם. ברחבי העולם נעשו עד היום אלפי ניתוחים רובוטיים, מסייעים לאנשים לחזור לאורח חיים מלא וללא הפרעה. השימוש במערכת מאפשר להתאים את החלפת השתל לכל מטופל באופן אישי, משפר את תפקוד השתל ואת אורך החיים שלו, תוך כדי יצירה של "תחושה טבעית" עבור המטופל.
אחרי ניתוח רובוטי להחלפת ברך חלקית המטופלים מתחילים ללכת כבר ביום הניתוח ואחרי כמה ימים מפסיקים ליטול משככי כאבים. רובם מרגישים הרבה טוב יותר מאשר לפני הניתוח כבר אחרי שבועיים עד ארבעה אחרי הניתוח. חזרה מהירה כל כך לשגרה היא תוצאה של תשומת לב לכל פרט וטיפול קפדני במפרק והרקמות הסובבות אותו במהלך הניתוחים.
ההתעניינות של המטופלים מתחילה בדרך כלל מייעוץ אינטרנטי. זה מאפשר להם להכיר את השיטה עוד לפני שהגיעו לייעוץ עצמו, מה שמאפשר להם להתכונן למפגש ולהכין את השאלות החשובות שהם רוצים לשאול. במידה ובמהלך הייעוץ נמצא המטופל מתאים לניתוח רובוטי להחלפת ברך חלקית, מבוצעת בדיקת CT לפני הניתוח ונקבע המועד לניתוח עצמו.
למה הטכנולוגיה הרובוטית כל כך חשובה?
- הדבר הכי חשוב שיוביל להצלחה או כישלון בהחלפת מפרק הירך הוא התקנה מדויקת של השתל
- מערכת רובוטית NAVIO להחלפת ברך חלקית מספקת מערך כלים מתקדם המאפשר לייעל את התקנת השתל פי 5 מדויק יותר מאשר הכלים הידניים
- מערכת NAVIO מאפשרת:
- לתכנן את מיקום ואת גודל השתל ברמת הדיוק עד מילימטר
- להתאים עבור כל מטופל באופן אישי תנוחה במהלך הניתוח תוך כדי מעקב וירטואלי אחרי מנח הברך ורמת המתח ברצועות
- להכין את משטח העצם בצורה מדויקת ולהתקין את השתלים תוך כדי שימוש בטכנולוגיית מחשוב / רובוטיקה
יתרונות השימוש במערכת הרובוטית להחלפת ברך NAVIO
- שביעות רצון גבוהה יותר של המטופלים
- תחושת ברך יותר טובה
- פחות כאבים
- ניתוח פחות פולשני
- התאוששות מהירה וקלה יותר אחרי הניתוח
- תקופת שיקום קצרה יותר
- טווחי תנועה טובים יותר
- תוצאות טובות יותר
- התקנת שתל מדויקת יותר
- חזרה מהירה יותר לעבודה
- מתאים לאנשים מבוגרים יותר ובריאים פחות
- תקופת אשפוז קצרה יותר
- פחות עלויות כלליות
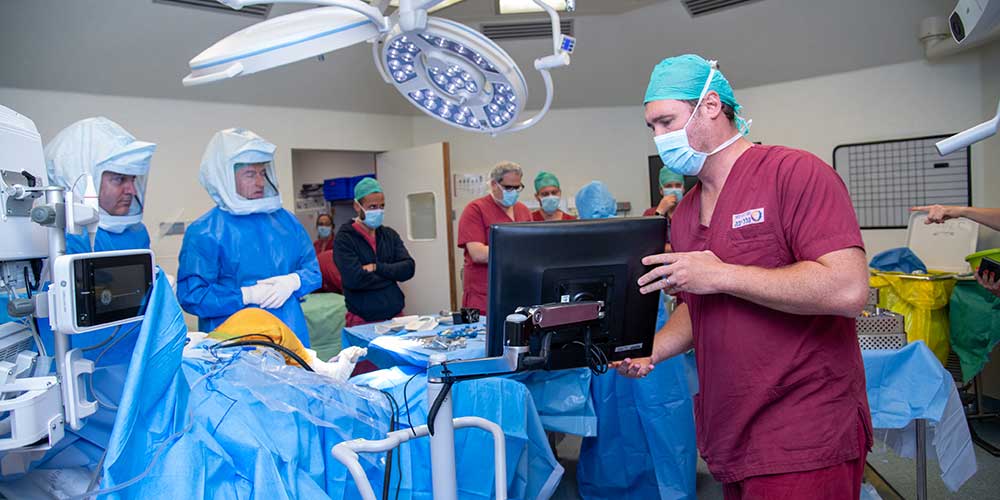
פגישת ייעוץ
פגישת ייעוץ לפני הניתוח משמשת לבחינת התסמינים של כל מטופל, ההיסטוריה הרפואית הכללית, ההיסטוריה הרפואית של מפרקי הברך שלו, בדיקה גופנית ובדיקת תוצאות הדימות של הברך. כל אלה מאפשרים להבין היטב את מצבו של המטופל ולאשר שבהתאם לממצאים גופניים יחד עם תוצאות הסריקה, הניתוח להחלפת ברך חלקית מתאים לו.
תסמינים נפוצים לדלקת שגרונית במפרק הברך
- כאב בברך בזמן הליכה
- כאב תוך כדי ניסיון לקום מישיבה
- כאב בהליכה במדרגות
- כאב עמום ופועם
- קשיחות מפרק הברך
- נפיחות של מפרק הברך
- אובדן טווחי תנועה של הברך
- ירידה ביכולת ללכת למרחקים
- צליעה
- צמצום בפעילות גופנית ואימונים
ההיסטוריה הרפואית של הברך
- התסמינים של הברך – כאב, נפיחות, ירידה בטווחי תנועה, צליעה, קולות נקישה כואבים, נעילת ברך, קושי ללכת למרחקים, מעידות, שרירים תפוסים
- משך הסימפטומים – ימים, שבועות, חודשים, שנים
- מיקום הברך – הקו התיכון או הצדי של המפרק, פיקת הברך, גידים, רצועות, בורסיט
- אינטנסיביות של כאב – קל, בינוני, חזק (1-10) או בלתי נסבל
- סוג כאב – חד, עמום, פועם, דוקר, מחמיר, משתפר
- משך הכאב
- פעילויות שכואבות – הליכה, ניסיון להתיישב, מדרגות, סיבוב ברך, ריצה, קימה מהישיבה
- טיפולים לא ניתוחיים – משככי כאבים NSAID, זריקות קורטיזול, חומצה היאלורונית, תאי גזע, פיזיותרפיה, אימונים
- ניתוחים קודמים – ארתרוסקופיה, תיקון רצועה קדמית צולבת, כונדרופלסטי, השתלת סחוס, תיקון מניסקוס, השתלת מניסקוס, שבר מיקרוסקופי ועוד.
ההיסטוריה הרפואית של המטופל
- מידע זה מספק בטיחות ותוצאות משופרות
- ההיסטוריה הרפואית שלך יכולה להשפיע באופן ישיר על תוצאות הניתוח:
- בעיות לב, מחלות כליות, תפקודי כבד, אי קרישה או קרישת יתר של דם, בעיות חיסוניות, סוכרת, זיהומים, אלרגיות
- ההיסטוריה הרפואית משפיע על האפשרויות שלך בניתוח: הרדמת אפידורל, שימוש בחומצה טרנסאקסמית, קטורולק, בחירה באנטיביוטיקה, אפינפרין, לידוקאין, שימוש בסטוראידים, שימוש במשככי כאבים, מוצרי לטקס או בחירה בחומר של השתל
הבדיקה של הברך
- מצב העור
- אזורים נפוחים
- אזורי כאב ורגישות
- ורוס/ולגוס גמיש או מקובע (סימטריה)
- טווחי תנועה
- קונטרקטורת פלקסיה
- גמישות יתר
- סימטריה לברך נגדית
- יציבות הרצועות
- סירקולציה של דם
- חוזק שרירים
- כולל בדיקה של גב, ירכיים ומרפקים
צילומי רנטגן להערכת מצב הברך
המטופל מבצע צילום רנטגן של הברך בארבע זוויות כדי להבחין באיבוד חלל המפרק בדרגה קטנה, בינונית או חמורה בעקבות סוג מסוים של דלקת מפרקים. אם תוצאות הצילומים והבדיקה הגופנית מתאימים לדלקת חלקית של מפרק הברך והתסמינים נוכחים רק בצד הפגוע, ייתכן והמטופל מתאים לניתוח של החלפת ברך חלקים בסיוע של היד הרובוטית של NAVIO. להלן מוצגים טווחים של דלקת פרקים ואובדן חלל המפרק.
דימות MRI לבדיקת הברך
אין צורך לבצע MRI לכל מטופל. עם זאת, כשצילומי הרנטגן והבדיקה משאירים ספק לגבי מקור הכאבים או מעורבים בו חלקים של מפרק שלא אמורים להיות כשמדובר בהחלפת ברך חלקית, הכי טוב לבצע MRI כדי להבין את המצב טוב יותר. MRI מספר יותר מידע על מצב הסחוס, על מצב הרצועות ובעיות העצם, מה שמקל על קבלת ההחלטה. בדרך כלל, MRI נותן את כל המידע שצריך כדי להחליט על סוג הניתוח.
באילו מקרים חייבים לבצע MRI?
- כשהכאב לא מוגבל לחלק בו התגלתה המחלה בצילומי רנטגן
- כשמצילומי רנטגן עולה חשש למחלה אחרת והסימפטומים תואמים את החשש
ב-MRI בודקים את הדברים הבאים:
- קרעים במניסקוס – אם קו המפרק הצדי רגיש או כואב
- ציסטות גדולות על שם בייקר – יכולות לגרום כאבים בברכיים מאחור והגבלת תנועה
- אוסטאונקרוזיס – הקונדיל הפמורלי הלטרלי או פלאטו טיביאלי
- מחלת סחוס צדי ארטיקולרי – יכולה לשנות את החלטת הרופא וביצוע של החלפת ברך מלאה אם נמצא שיש אובדן משמעותי של סחוס
התוויות והתוויות-נגד לשימוש בהחלפת ברך רובוטית חלקית של NAVIO
התוויה לניתוח בסיוע יד רובוטית נקבעת על ידי אבחנה מדויקת, איסוף אנמנזה רפואית, בדיקה גופנית המאששת את הממצאים ובדיקות דימות התומכות במסקנות אלה. הסיבה העיקרית לניתוח להחלפות ברך היא דלקת מפרקים ניווניות. סיבות אחרות: דלקת המפרק אחרי כריתת מניסקוס, דלקת מפרקים פוסט-טראומטית, אוסטאונקרוזיס, פגמים אוסטאו-כונדרליים ומהלכים לשחזור הסחוס שנכשלו.
במקרים מסוימים מאד ימליץ הרופא נגד החלפת ברך חלקית, בדרך כלל במצב של דלקת מפרקים מתקדמת, זיהום במפרק הברך, אובדן צורה חמור וחוסר יציבות ברצועות וכאב כללי בכל הברך בלי קשר לאזו אחד.
תהליך טרום ניתוח ותכנון השתל
במהלך הכנה לניתוח המידע על הברך בתלת מימד נטען לפלטפורמה מיוחדת ממוחשבת. זה מאפשר למנתח למקם את השתלים הוירטואליים על מודל הברך הספציפי של המטופל. תכנון מוקדם שכזה מאפשר למנתח להתאים במדויק את המידה, את העומק, את כיווני הרוטציה שונים של השתל, ומיקום מעקב התחלתי של השתלים המובחרים, עוד לפני הניתוח.
בתור החלק הקריטי של ניתוח, תכנון ממוחשב טרום-ניתוחי והעברה עושים הבדל גדול ככל שזה נוגע ליעילות ואיכות של הניתוח עצמו והתוצאות שלו. תוצאות סריקת ה-CT נטענים לתוך התוכנה, לאחר מכן המנתח מתאים את מיקום השתל בהתבסס על האנטומיה של המטופל הספציפי, עם סטיה של 1 מ"מ ו-1 מעלה בלבד. במהלך הניתוח משתמשים במידע זה כדי לקיים מעקב, לקבל מידע על תנועתיות, למפות את משטח הסחוס ולהתאים לכל מטופל את דרגת המתח של הרצועות ועוד.
המשמעות והבטיחות שמספקת סריקת CT לפני הניתוח
סריקות CT הרבה פעמים מצליחות לגלות מידע חשוב לפני הניתוח. למשל, זיזי עצם גדולים שלרוב לא נראים במערכות אחרות קריטיים כדי שידעו עליהם לפני הניתוח, מאחר והם משפיעים על מיקום השתל במהלך הניתוח ועל מתיחות יעילה של המפרק. במצבים של שגרון מתקדם, עם כמויות גדולות של זיזי עצם, הסריקה מסייעת בתכנון ווידאו של הסרתם. CT לפני ניתוח חשוב גם במקרים של אוסטאונקרוזיס. במצבים כאלה, אובדן עצם או אזורי נמק בעצמות מטופלים בצורה מדויקת כי ניתן להתאים את השתל לכסות את האזורים הפחות טובים ולספק לו תמיכה ראויה. סריקות CT בדרך כלל מגלות ציסטות עצמות גדולות מה שיכול להשפיע בכלל על ההחלטה לבצע את הניתוח או לסייע בתכנון הניתוח כדי לוודא את יציבות השתל.
מטופלים מודאגים לגבי כמות הקרינה הנפלטת במהלך הסריקה יכולים להיות רגועים. מדובר בכמויות זעירות של קרינה שבדרך כלל לא עולה על כמות שהיינו סופגים במהלך 1.5 חודשים באופן טבעי. לכן, היתרון בהחלט חזק יותר מהסיכון המינימלי.
הקמת חדר ניתוח רובוטי ומיקום המטופל
ברגע שחדר ניתוח מוכן, המטופל הובא אליו וממוקם על מיטת ניתוח נוחה ומרופדת היטב. ברגע שהרופא המרדים מסיים את ההכנות שלו, עם הרדמה כללית או מקומית, מכינים את המטופל מבחינת גילוי אזור הניתוח, כיסוי האזורים האחרים וסטריליזציה.
חתכים ופתיחת מפרק
בדרך כלל מבוצע חתך באורך של 4-6 ס"מ, ללא שום צורך בחיתוך שרירים, או מרחיבים, איבוד דם מינימלי שלא דורש עירוי של מוצרי דם במהלך הניתוח. כדי לבצע חתכים קטנים משתמשים בכלים שעוצבו במיוחד, אך עדיין מאפשרים גישה וראיה ברורה של פנים המפרק כולו. כלים אלה מצוינים גם אם צריך לרפד את קצות העצם שנשארו או לקצוץ רקמות, כדי שיתאחו בצורה טובה, מה שמוריד את סכנת היווצרות רקמת צלקת, דבר שיכול להקשות על השיקום. כדי לצמצם איבוד דם, משתמשים בסכינים חשמליות. כדי לסגור את החתך משתמשים בדבק עור וחוט כירורגי טבול באנטיביוטיקה, כדי שהרקמות יתאחו מהר יותר וסכנת הזיהום החיצוני תהיה נמוכה יותר. זה גם יאפשר למטופלים להתקלח ביום למחרת.
אמצעי ומעקב ותיעוד
במהלך הניתוח על עצם השוק ועצם הירך ממקמים מכשירי מעקב זמניים הפועלים על בסיס קרינה אינפרה-אדומה. אלה מאפשרים למחשב "לראות" את העצמות זזות בתוך חדר ניתוח, יודעים היטב את המיקום המדויק של הרובוט עם כלי החיתוך ומתאימים את המיקום המדויק של העצם באמצעות מודל תלת-מימד שנוצר בעקבות סריקת CT. תהליך זה נקרא "תיעוד".
הסרת זיזי עצם בהכנה לאיסוף מידע
ברגע שיש תקשורת בין אמצעי המעקב למידע CT של המטופל במחשב, אפשר להסיר כל זיזי העצם הבולטים. חלק זה של הכנה מיועד כדי למתוח מחדש את רצועות הברך, לישר אותה בהתאמה ולאחר מכן לאסוף מידע המאפשר תכנון ומיקום אופטימליים של השתל.
איסוף מידע (לכידת תנוחות) והתאמת השתלים
ברגע שחדר הניתוח מוכן במלואו, מכופף המנתח את הברך של המטופל במגוון צורות שונות בזמן שהוא משנה את דרגת המתח של רצועות הברך ומתאים יישור זוויתי לכל מטופל. זה מאפשר לתוכנת מחשב לאסוף מידע מפורט לגבי המפרק, לנתח את הפער בין השתל המתוכנן לשתל בפועל ולמפות את משטח הסחוס, כדי שתהיה אפשרות לבצע התאמות וירטואליות של השתל ולמקם אותו מדויק לפני שהרובוט יתחיל להכין את העצם.
תהליך זה של איסוף מידע והתאמה במקרים של שינויים עושה הבדל משמעותי מאד שמורגש בסופו של דבר בתקופת ההחלמה והשיקום.
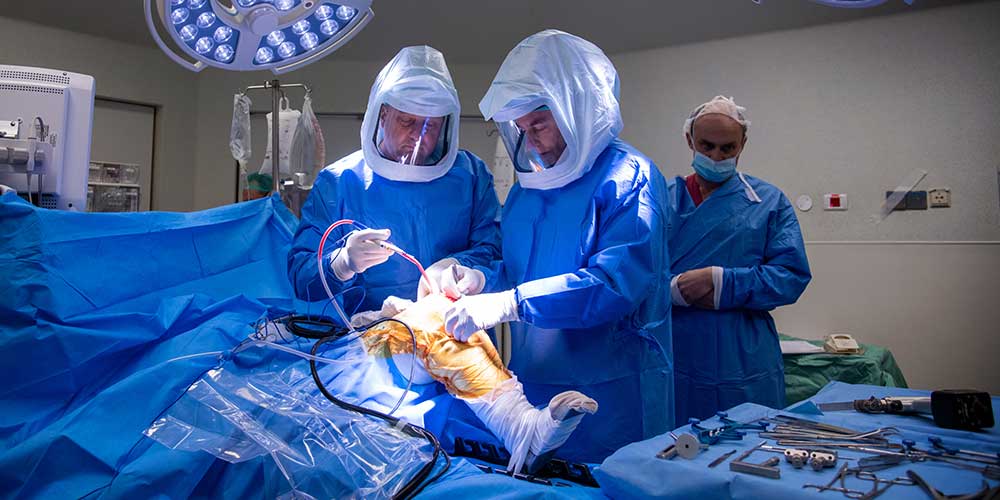
הכנת העצם על ידי הרובוט
ברגע שישנה תוכנית ניתוחית במלואה, כלי חיתוך עגול בקוטר 6 מ"מ המחובר לקצה היד הרובוטית עובר על משטח העצם ומסיר את הנפח המתוכנן של רקמת העצם. המערכת הרובוטית מאפשרת משוב ויזואלי, קולי וחושי ומגביל את שטח ההסרה למשטח המתוכנן בלבד, עם סטייה של 1 מ"מ ו-1 מעלה. המערכת הרובוטית יוצרת גבולות וירטואליים, כמו קיר בלתי נראה, בצורה בטוחה ומדויקת מגביל את תנועת הכלי החותך.
התקנת השתל ווידוא
ברגע שמשטח העצם מוכן על ידי כלי החיתוך הרובוטי, מסירים מכינים את שאר הרקמות הרכות בחלל המפרק כדי להכין להתקנת השתלים הניסיוניים ואחריהם גם השתלים הסופיים. השתלים הניסיוניים מותקנים ללא צמנט כדי לבחון את הרצף, המתח והיציבות של מפרק הברך. השתלים הקבועים מותקנים על ידי שימוש בצמנט עצם, שמחבר אותם לעצמות הירך והשוק. בודקים את המיקום המדויק על כר הצמנט, בדיקה אחרונה של יציבות נעשית על ידי כיפוף ניסיוני לפני שהכיפוף הסופי נבחר וננעל לתוך שתל בסיס עצם השוק.
סגירת הפצע ואופטימיזציה של החלמה
החלמה לאחר הניתוח מתחילה כבר לפני הניתוח. המטופלים צריכים להסדיר את התזונה שלהם, להתאמן, תוך שהם מעלימים או מצמצמים למינימום את כל גורמי הסיכון שיכולים להפריע להחלמה תקינה, כגון עישון, צריכת אלכוהול מרובה, חוסר יציבות ברמות סוכר בדם או אינדקס מסת גוף גבוה מדי (מעל 40), שעלולים לגרום לסיבוכים אחרי הניתוח. יש לצרוך כמות מספקת של חלבונים ולשמור על תזונה נכונה לפני ואחרי הניתוח, מה שיכול לקצר את תקופת איחוי הפצע הניתוחי ולצמצם את סכנת הזיהום.
במהלך הניתוח הרופא המנתח ידאג לבריאות העור והרקמות העמוקות במהלך הניתוח, כשהוא חושף, מטפל וסוגר את מפרק הברך במטרה להקל על איחוי הפצע, לצמצם אובדן דם ולצמצם את הבעיות האפשריות בתקופת ההחלמה.
בזכות האמצעים שננקטים במהלך הניתוח, הצלקת כמעט בלתי נראית. שכבת העור החיצונית מודבקת עם דבק עור שמונע היווצרות הזיהום וחדירת מים לתוך הפצע, מה שמאפשר למטופל להתקלח מיד אחרי הניתוח. כנ"ל השימוש בחומרי חבישה איכותיים.
כדי להוריד את הנפיחות, מומלץ להשתמש בשרוול ברך מיוחד, אנטי-מיקרוביאלי, שסופג לחות ומספק לחץ עדין. ניתן להיעזר בקומפרסים קרים, שקריטיים לתהליך ההחלמה וצמצום הנפיחות ומספקים שיכוך כאבים ללא צורך בנטילת תרופות כלשהן.
המלצות מידיות לאחר הניתוח
המטופלים משתחררים מהמחלקה כשהם ערים, ערניים, יציבים מבחינה בריאותית והייתה להם הזדמנות אפילו להתנסות בהליכה עם אמצעי עזר. בדרך כלל זה קורה כבר ביום הניתוח. עם זאת, בהתבסס על נסיבות אישיות, אם המטופל זקוק לזמן נוסף, אין בעיה לארגן זאת. כשהמטופל יוצא מחדר הניתוח, הברך שלו מכוסה בתחבושת סטרילית שמפעילה לחץ עדין על אזור מאמצע הירך עד אמצע השוק.
מומלץ להשתמש בשרוול מקרר אחרי שחוזרים הביתה. מומלץ ללכת קצת כל שעת ערות – בהתחלה עם תמיכה ואז בלי, כשמרגישים מספיק בטוחים ויציבים. בשבועיים הראשונים אחרי הניתוח, כשנמצאים במנוחה, יש להקפיד להרים את הרגל לגובה הלב ומעליו כדי להוריד את הנפיחות ויש להשתמש באופן קבוע בשרוול המקרר. את משככי הכאבים יש לקחת רק אם יש צורך, לנסות להיעזר בקירור המקום והרמת הרגל להורדת הנפיחות.
אף על פי שקרישי דם הם תופעת לוואי מאד נדירה בניתוח כזה, מומלץ מאד לצרוך מדללי דם במשך 3 שבועות. תרגילים של כיפוף קרסוליים והליכות קצרות כל יום החל מיום הניתוח מצמצמים באופן משמעותי את הסכנה להיווצרות של קרישי דם. מומלץ מאד לגרוב גרבי לחץ כיד לשלוט בנפיחות.
יום או יומיים אחרי הניתוח מתבצעת ביקורת, במהלכה נעשה שוב צילום רנטגן ונקבעת צורת הטיפול.
שיקום
תוכנית אימונים לאחר ניתוח מומלצת כדי להגיע לתוצאות טובות יותר ולשפר כמה שיותר מהר את איכות החיים. ניתן להתחיל את התרגילים כבר ביום הניתוח. תוכנית החלפת ברך רובוטית מלאה של NAVIO מותאמת במיוחד כדי לאפשר למטופלים להבריא מהר יותר עם כמה שפחות סיבוכים.