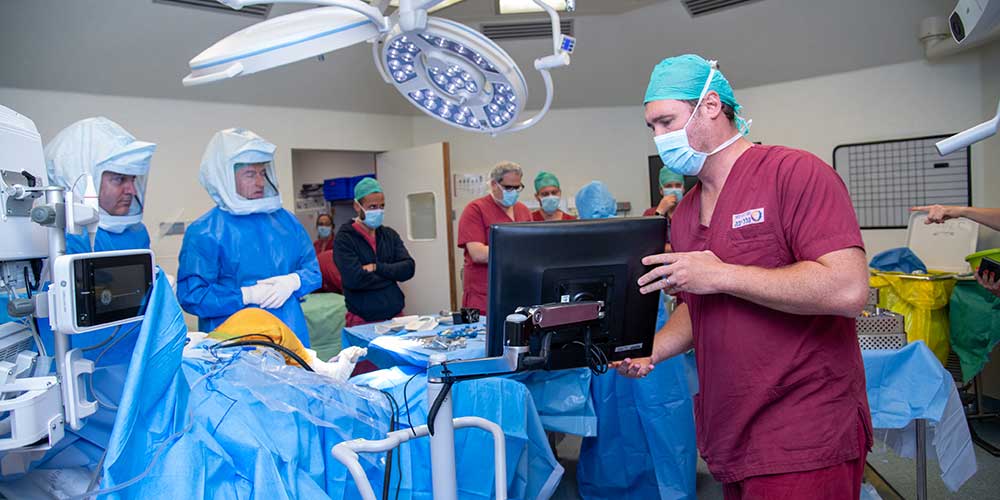
מערכת רובוטית להחלפת ברך מלאה NAVIO זו מערכת מאד מתקדמת, מדויקת, ומשתלמת עבור מטופלים עם דלקת ברך שגרונית מתקדמת מדי עבור החלפת ברך חלקית על ידי NAVIO. ברחבי העולם נעשו עד היום אלפי ניתוחים רובוטיים, מסייעים לאנשים לחזור לאורח חיים מלא וללא הפרעה. השימוש במערכת מאפשר להתאים את החלפת השתל לכל מטופל באופן אישי, במקרים בהם מצב הדלקת במפרק מתקדם מדי ולכן במקום החלפת ברך חלקית הם מועמדים להחלפת ברך מלאה.
השימוש במערכת מאפשר להתאים את החלפת השתל לכל מטופל באופן אישי, משפר את תפקוד השתל ואת אורך החיים שלו, תוך כדי יצירה של "תחושה טבעית" עבור המטופל.
מאפיינים של החלפת ברך רובוטית מלאה של NAVIO:
- תוכנת מחשב לתכנון והתאמה של השתל לפני הניתוח
- התאמה אישית שת מידת השתן
- בחירת מיקום השתל
- תכנון יישור הגפה
- תוכנית מחשב לתכנון תוך-ניתוחי
- מאפשר איזון אופטימלי של רצועות
- מאפשר יישור ותפקוד אופטימליים
- הכנת העצם על ידי הרופא המנתח הנעזר ביד רובוטית.
- מספקת חיתוך העצם בצורה בטוחה ומדויקת
- שומרת על הרקמות מסביב, העצבים וכלי הדם מפציעה
מערכת רובוטית להחלפת ברך מלאה NAVIO משתמשת בתוכנה מתקדמת כדי להתאים לכל מטופל את השתל באופן אישי. אפשרויות השתל מסייעות לטפל ברצועה אחורית צולבת קיימת או למצוא לה תחליף, כשהיא קרועה או משוחררת מדי. עבור חלק מהמטופלים החיבור של השתלים לעצם יתבצע באמצעות צמנט מיוחד, עבור אחרים – ציפוי מתקדם עם חיבור ביולוגי, ללא צמנט.
מערכת NAVIO להחלפת ברך מלאה מספקת את הדרך המדויקת ביותר לתכנן השתלה עבור כל מטופל, תוך כדי התאמת המידע, המיקום, הצמידות ואיזון הרצועות כדי לאפשר לברך חדש לתפקד בצורה אופטימלית. הכנת העצם הרובוטית מאפשרת חתכי עצם מדויקים ושומרת על גבולות בטיחות להגנה על הרקמות הרכות, העצבים וכלי הדם מהפציעה.
היתרונות של מערכת רובוטית להחלפת ברך מלאה NAVIO מעניקה מידע מדויק ובכמות גדולה יותר וגם את המידע הדינמי לגבי מידות השתל, היישור שלו והאיזון, מה שמאפשר לקבל החלטות כירורגיות טובות יותר מאשר במקרים בהם משתמשים בכלים קונבנציונליים. כשעובדים על איזון הרצועה, מיקום השתל ויישור הרגל באמצעות תוכנה מתקדמת, יחד עם ביצוע חתכי עצם מדויקים ובטיחותיים בסיוע היד הרובוטית, זה מאפשר לכל מטופל ליהנות מהשתלה מותאמת אישית, בהתאם למאפיינים והמצב הבריאותי שלו ובסופו של דבר תפקוד טוב יותר לברך חדשה.
תהליך החלפת ברך מלאה באמצעות NAVIO
ייעוץ והערכה
תסמינים נפוצים לדלקת שגרונית במפרק הברך
- כאב בברך בזמן הליכה
- כאב תוך כדי ניסיון לקום מישיבה
- כאב בהליכה במדרגות
- כאב עמום ופועם
- קשיחות מפרק הברך
- נפיחות של מפרק הברך
- אובדן טווחי תנועה של הברך
- ירידה ביכולת ללכת למרחקים
- צליעה
- צמצום בפעילות גופנית ואימונים
ההיסטוריה הרפואית של הברך
- התסמינים של הברך – כאב, נפיחות, ירידה בטווחי תנועה, צליעה, קולות נקישה כואבים, נעילת ברך, קושי ללכת למרחקים, מעידות, שרירים תפוסים
- משך הסימפטומים – ימים, שבועות, חודשים, שנים
- מיקום הברך – הקו התיכון או הצדי של המפרק, פיקת הברך, גידים, רצועות, בורסיט
- אינטנסיביות של כאב – קל, בינוני, חזק (1-10) או בלתי נסבל
- סוג כאב – חד, עמום, פועם, דוקר, מחמיר, משתפר
- משך הכאב
- פעילויות שכואבות – הליכה, ניסיון להתיישב, מדרגות, סיבוב ברך, ריצה, קימה מהישיבה
- טיפולים לא ניתוחיים – משככי כאבים NSAID, זריקות קורטיזול, חומצה היאלורונית, תאי גזע, פיזיותרפיה, אימונים
- ניתוחים קודמים – ארתרוסקופיה, תיקון רצועה קדמית צולבת, כונדרופלסטי, השתלת סחוס, תיקון מניסקוס, השתלת מניסקוס, שבר מיקרוסקופי ועוד.
ההיסטוריה הרפואית של המטופל
- מידע זה מספק בטיחות ותוצאות משופרות
- ההיסטוריה הרפואית שלך יכולה להשפיע באופן ישיר על תוצאות הניתוח:
- בעיות לב, מחלות כליות, תפקודי כבד, אי קרישה או קרישת יתר של דם, בעיות חיסוניות, סוכרת, זיהומים, אלרגיות
- ההיסטוריה הרפואית משפיע על האפשרויות שלך בניתוח: הרדמת אפידורל, שימוש בחומצה טרנסאקסמית, קטורולק, בחירה באנטיביוטיקה, אפינפרין, לידוקאין, שימוש בסטוראידים, שימוש במשככי כאבים, מוצרי לטקס או בחירה בחומר של השתל
הבדיקה של הברך
- מצב העור
- אזורים נפוחים
- אזורי כאב ורגישות
- ורוס/ולגוס גמיש או מקובע (סימטריה)
- טווחי תנועה
- קונטרקטורת פלקסיה
- גמישות יתר
- סימטריה לברך נגדית
- יציבות הרצועות
- סירקולציה של דם
- חוזק שרירים
- כולל בדיקה של גב, ירכיים ומרפקים
פגישת ייעוץ לפני הניתוח משמשת לבחינת התסמינים של כל מטופל, ההיסטוריה הרפואית הכללית, ההיסטוריה הרפואית של מפרקי הברך שלו, בדיקה גופנית ובדיקת תוצאות הדימות של הברך. כל אלה מאפשרים להבין היטב את מצבו של המטופל ולאשר בהתאם לממצאים גופניים יחד עם תוצאות הסריקה, האם הניתוח להחלפת ברך מלאה מתאים לו.
בחינת צילומי רנטגן של הברך
הברך מצולמת מ-4 זוויות כדי לבדוק האם יש איבוד קל, בינוני או חמור של חלל המפרק או הרס של אחד או כמה מהחלקים של המפרק ע"י דלקת פרקים ניוונית, שגרונית, אוסטאונקרוזיס או פוסט-טראומה.
אם הצילומים והתוצאות הבדיקה תואמים לדלקת חלקית של מפרק הברך, ייתכן והמטופל זקוק להחלפת ברך חלקית על ידי NAVIO. אם המחלה יותר מתקדמת, מוצעת החלפת ברך מלאה על ידי NAVIO.
אינדיקציה להחלפת ברך מלאה
אינדיקציות ואבחון: החלפת ברך מלאה בסיוע רובוטי
- מטופלים שהם לא מועמדים להחלפת ברך חלקית
- חוסר ואי-יציבות של רצועה קדמית צולבת, רצועה אחורית צולבת
- אובדן צורה חמור וקבוע
- דלקת פרקים ניוונית, דלקת פרקים פוסט-טראומטית
- דלקת פרקים אחרי כריתת מניסקוס
- דלקת פרקים שגרונית
- דלקת פרקים דלקתית
- אוסטאונקרוזיס
- ניתוח כושל לשחזור של סחוס
אינדיקציה קלינית להמשיך עם החלפת ברך מלאה של NAVIO נקבעת על ידי אבחנה מתאימה, היסטוריה רפואית כללית והיסטוריה רפואית של ברך, הבדיקה שמאשרת את הממצאים ומעריכה את המצב של המטופל ומסקנות הדימות שתומכות בממצאים אלה. הסיבה הנפוצה ביותר לניתוח החלפת ברך היא דלקת פרקית שגרונית. סיבות אחרות כוללות: דלקת פרקים אחרי כריתת מניסקוס, דלקת פרקים פוסט-טראומטית, אוסטאונקרוזיס, דלקת פרקים דלקתית, פגמים אוסטאו-כונדרליים וניתוחים כושלים של שחזור הסחוס.
ישנם מספר מקרים בהם לא מומלץ לבצע החלפת ברך, ביניהם הנטייה של הברך לפתח זיהומים, אובדן צורה חמור ובעיות נלוות, בעיות נוירולוגיות שלא מאפשרות לשרירים לתמוך בברך, בעיות עור שיכולות להאט את החלמת הפצע אחרי הניתוח, בעיות משקל גבוה ומצבים רפואיים שעלולים לגרום לסיבוכים.
תהליך טרום ניתוח ותכנון השתל
במהלך הכנה לניתוח המידע על הברך בתלת מימד נטען לפלטפורמה מיוחדת ממוחשבת. זה מאפשר למנתח למקם את השתלים הוירטואליים על מודל הברך הספציפי של המטופל. תכנון מוקדם שכזה מאפשר למנתח להתאים במדויק את המידה, את העומק, את כיווני הרוטציה שונים של השתל, ומיקום מעקב התחלתי של השתלים המובחרים, עוד לפני הניתוח.
בתור החלק הקריטי של ניתוח, תכנון ממוחשב טרום-ניתוחי והעברה עושים הבדל גדול ככל שזה נוגע ליעילות ואיכות של הניתוח עצמו והתוצאות שלו. תוצאות סריקת ה-CT נטענים לתוך התוכנה, לאחר מכן המנתח מתאים את מיקום השתל בהתבסס על האנטומיה של המטופל הספציפי, עם סטיה של 1 מ"מ ו-1 מעלה בלבד. תוכנית הכנה זו עוברת התאמה נוספת במהלך הניתוח כשנטענים לתוך נתונים דינמיים של תנועה, יישור הגפה וניתוח מרווח הרצועה, כדי להתאם לכל מטופל השתלה אישית עבורו.
המשמעות והבטיחות שמספקת סריקת CT לפני הניתוח
סריקות CT הרבה פעמים מצליחות לגלות מידע חשוב לפני הניתוח. למשל, זיזי עצם גדולים שלרוב לא נראים במערכות אחרות קריטיים כדי שידעו עליהם לפני הניתוח, מאחר והם משפיעים על מיקום השתל במהלך הניתוח ועל מתיחות יעילה של המפרק. במצבים של שגרון מתקדם, עם כמויות גדולות של זיזי עצם, הסריקה מסייעת בתכנון ווידאו של הסרתם. CT לפני ניתוח חשוב גם במקרים של אוסטאונקרוזיס. במצבים כאלה, אובדן עצם או אזורי נמק בעצמות מטופלים בצורה מדויקת כי ניתן להתאים את השתל לכסות את האזורים הפחות טובים ולספק לו תמיכה ראויה. סריקות CT בדרך כלל מגלות ציסטות עצמות גדולות מה שיכול להשפיע בכלל על ההחלטה לבצע את הניתוח או לסייע בתכנון הניתוח כדי לוודא את יציבות השתל.
מטופלים מודאגים לגבי כמות הקרינה הנפלטת במהלך הסריקה יכולים להיות רגועים. מדובר בכמויות זעירות של קרינה שבדרך כלל לא עולה על כמות שהיינו סופגים במהלך 1.5 חודשים באופן טבעי. לכן, היתרון בהחלט חזק יותר מהסיכון המינימלי.
הקמת חדר ניתוח רובוטי ומיקום המטופל
ברגע שחדר ניתוח מוכן, המטופל הובא אליו וממוקם על מיטת ניתוח נוחה ומרופדת היטב. ברגע שהרופא המרדים מסיים את ההכנות שלו, עם הרדמה כללית או מקומית, מכינים את המטופל מבחינת גילוי אזור הניתוח, כיסוי האזורים האחרים וסטריליזציה.
חתכים ופתיחת מפרק
בדרך כלל מבוצע חתך באורך של 10-12 ס"מ, הוכח אמפירית שחתכים קטנים יותר הקשו על הצלחת הניתוחים להחלפת ברך מלאה. אורך כזה של חתך מאפשר לשמור על העור בריא ושלם במהלך הניתוח ואחריו, כדי לוודא איחוי פצע נכון ולבצע במדויק את הכנת העצם, גילוח הזיזים הסרת הצמנט ואיזון הרצועות.
כדי לצמצם איבוד דם, משתמשים בסכינים חשמליות. כדי לסגור את החתך משתמשים בדבק עור וחוט כירורגי טבול באנטיביוטיקה, כדי שהרקמות יתאחו מהר יותר וסכנת הזיהום החיצוני תהיה נמוכה יותר. זה גם יאפשר למטופלים להתקלח ביום למחרת.
אמצעי ומעקב ותיעוד
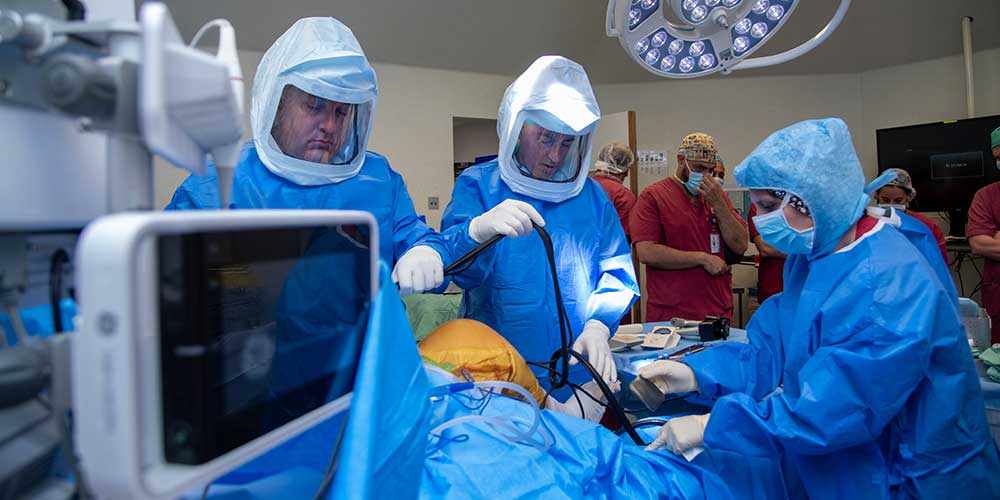
במהלך הניתוח על עצם השוק ועצם הירך ממקמים מכשירי מעקב זמניים הפועלים על בסיס קרינה אינפרה-אדומה. אלה מאפשרים למחשב "לראות" את העצמות זזות בתוך חדר ניתוח, יודעים היטב את המיקום המדויק של הרובוט עם כלי החיתוך ומתאימים את המיקום המדויק של העצם באמצעות מודל תלת-מימד שנוצר בעקבות סריקת CT. תהליך זה נקרא "תיעוד".
הסרת זיזי עצם בהכנה לאיסוף מידע
ברגע שיש תקשורת בין אמצעי המעקב למידע CT של המטופל במחשב, אפשר להסיר כל זיזי העצם הבולטים. חלק זה של הכנה מיועד כדי למתוח מחדש את רצועות הברך, לישר אותה בהתאמה ולאחר מכן לאסוף מידע המאפשר תכנון ומיקום אופטימליים של השתל.
איסוף מידע (לכידת תנוחות) והתאמת השתלים
ברגע שחדר הניתוח מוכן במלואו, מכופף המנתח את הברך של המטופל במגוון צורות שונות בזמן שהוא משנה את דרגת המתח של רצועות הברך ומתאים יישור זוויתי לכל מטופל. זה מאפשר לתוכנת מחשב לאסוף מידע מפורט לגבי המפרק, לנתח את הפער בין השתל המתוכנן לשתל בפועל ולמפות את משטח הסחוס, כדי שתהיה אפשרות לבצע התאמות וירטואליות של השתל ולמקם אותו מדויק לפני שהרובוט יתחיל להכין את העצם.
תהליך זה של איסוף מידע והתאמה במקרים של שינויים עושה הבדל משמעותי מאד שמורגש בסופו של דבר בתקופת ההחלמה והשיקום.
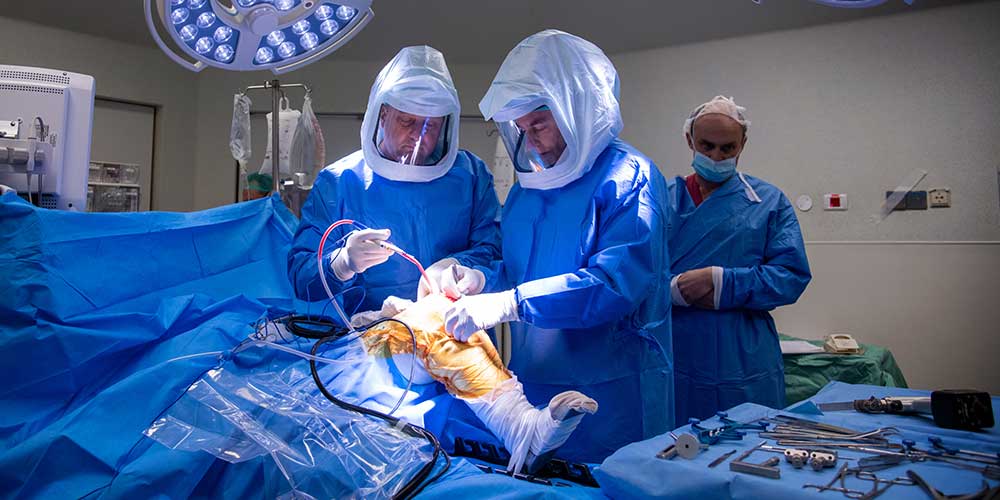
הכנת העצם על ידי הרובוט
ברגע שישנה תוכנית ניתוחית במלואה, כלי חיתוך עגול בקוטר 6 מ"מ המחובר לקצה היד הרובוטית עובר על משטח העצם ומסיר את הנפח המתוכנן של רקמת העצם. המערכת הרובוטית מאפשרת משוב ויזואלי, קולי וחושי ומגביל את שטח ההסרה למשטח המתוכנן בלבד, עם סטייה של 1 מ"מ ו-1 מעלה. המערכת הרובוטית יוצרת גבולות וירטואליים, כמו קיר בלתי נראה, בצורה בטוחה ומדויקת מגביל את תנועת הכלי החותך.
התקנת השתל ווידוא
לפני הכל מתקינים את השתל ללא צמנט כדי לבחון את המיקום, את המתח ואת היציבות של מפרק הברך. תוכנת מחשב מאפשרת לבדוק את ההבדלים ברצועות ואת האיזון שלהן. ניתן להסתייע ביד רובוטית להתאמה נוספת של הרקמות הרכות, כדי שההשתלה תהיה כמה שיותר יציבה והברך מיושרת כמה שאפשר.
ברגע שהתנאים האופטימליים כשהשתל בפנים מתקיימים, נפתחים השתלים הקבועים כדי לחבר אותם לברך. השתלים הסופיים מותקנים עם או בלי צמנט, כשהם מתחברים לעצם השוק, עצם הירך ופיקת הברך. ניתן לבצע בדיקות נוספות כדי לוודא שהשתל ממוקם בצורה מדויקת ומתוכננת.
סגירת הפצע ואופטימיזציה של החלמה
החלמה לאחר הניתוח מתחילה כבר לפני הניתוח. המטופלים צריכים להסדיר את התזונה שלהם, להתאמן, תוך שהם מעלימים או מצמצמים למינימום את כל גורמי הסיכון שיכולים להפריע להחלמה תקינה, כגון עישון, צריכת אלכוהול מרובה, חוסר יציבות ברמות סוכר בדם או אינדקס מסת גוף גבוה מדי (מעל 40), שעלולים לגרום לסיבוכים אחרי הניתוח. יש לצרוך כמות מספקת של חלבונים ולשמור על תזונה נכונה לפני ואחרי הניתוח, מה שיכול לקצר את תקופת איחוי הפצע הניתוחי ולצמצם את סכנת הזיהום.
במהלך הניתוח הרופא המנתח ידאג לבריאות העור והרקמות העמוקות במהלך הניתוח, כשהוא חושף, מטפל וסוגר את מפרק הברך במטרה להקל על איחוי הפצע, לצמצם אובדן דם ולצמצם את הבעיות האפשריות בתקופת ההחלמה.
בזכות האמצעים שננקטים במהלך הניתוח, הצלקת כמעט בלתי נראית. שכבת העור החיצונית מודבקת עם דבק עור שמונע היווצרות הזיהום וחדירת מים לתוך הפצע, מה שמאפשר למטופל להתקלח מיד אחרי הניתוח. כנ"ל השימוש בחומרי חבישה איכותיים.
כדי להוריד את הנפיחות, מומלץ להשתמש בשרוול ברך מיוחד, אנטי-מיקרוביאלי, שסופג לחות ומספק לחץ עדין. ניתן להיעזר בקומפרסים קרים, שקריטיים לתהליך ההחלמה וצמצום הנפיחות ומספקים שיכוך כאבים ללא צורך בנטילת תרופות כלשהן.
המלצות מידיות לאחר הניתוח
המטופלים משתחררים מהמחלקה כשהם ערים, ערניים, יציבים מבחינה בריאותית והייתה להם הזדמנות אפילו להתנסות בהליכה עם אמצעי עזר. בדרך כלל זה קורה כבר ביום הניתוח. עם זאת, בהתבסס על נסיבות אישיות, אם המטופל זקוק לזמן נוסף, אין בעיה לארגן זאת. כשהמטופל יוצא מחדר הניתוח, הברך שלו מכוסה בתחבושת סטרילית שמפעילה לחץ עדין על אזור מאמצע הירך עד אמצע השוק.
מומלץ להשתמש בשרוול מקרר אחרי שחוזרים הביתה. מומלץ ללכת קצת כל שעת ערות – בהתחלה עם תמיכה ואז בלי, כשמרגישים מספיק בטוחים ויציבים. בשבועיים הראשונים אחרי הניתוח, כשנמצאים במנוחה, יש להקפיד להרים את הרגל לגובה הלב ומעליו כדי להוריד את הנפיחות ויש להשתמש באופן קבוע בשרוול המקרר. את משככי הכאבים יש לקחת רק אם יש צורך, לנסות להיעזר בקירור המקום והרמת הרגל להורדת הנפיחות.
אף על פי שקרישי דם הם תופעת לוואי מאד נדירה בניתוח כזה, מומלץ מאד לצרוך מדללי דם במשך 3 שבועות. תרגילים של כיפוף קרסוליים והליכות קצרות כל יום החל מיום הניתוח מצמצמים באופן משמעותי את הסכנה להיווצרות של קרישי דם. מומלץ מאד לגרוב גרבי לחץ כיד לשלוט בנפיחות.
יום או יומיים אחרי הניתוח מתבצעת ביקורת, במהלכה נעשה שוב צילום רנטגן ונקבעת צורת הטיפול.
שיקום
תוכנית אימונים לאחר ניתוח מומלץ כדי להגיע לתוצאות טובות יותר ולשפר כמה שיותר מהר את איכות החיים. ניתן להתחיל את התרגילים כבר ביום הניתוח. תוכנית החלפת ברך רובוטית חלקית של NAVIO מותאמת במיוחד כדי לאפשר למטופלים להבריא מהר יותר עם כמה שפחות סיבוכים.
רוב המנותחים מתחילים מתוכנית פיזיותרפיה של שישה שבועות ובהמשך מאריכים אותה לעוד שישה שבועות, לפני שעוברים להתאמן באופן עצמאי.
המטרה העיקרית כאן להגיע לפצע שהחלים, הברך מתיישרת במלואה והופכת לשטוחה. המטרה המשנית היא למקסם את הגמישות. התוצאה הטובה כאן היא לחזור לגמישות של לפני הניתוח וניתן עוד לשפר אותה באמצעות העבודה הקשה ותרגילי מתיחה קבועים.
רוב המנותחים יכולים להפסיק עם משככי כאבים חזקים כבר אחרי 3-6 שבועות ולעבור למשככי כאבים NSAID בלבד. ניתן לחזור לעבודה בישיבה אחרי 4-6 שבועות, לפעמים קצת מוקדם יותר ולפעמים קצת מאוחר יותר. רוב האנשים יכולים לחזור לבצע עבודות פיזיות קלות כבר אחרי 6 שבועות, אך לרוב המנותחים ייקח עד 12 שבועות להגיע לזה, אם העבודה שלהם כולל הרבה הליכה, טיפוס או הרמה וסחיבה של דברים כבדים.
רוב המנותחים יתחילו להרגיש "טוב" בערך אחרי 12 שבועות, ו-"טוב מאד" אחרי 6 חודשים, אבל חשוב לזכור שהתוצאות הסופיות של הניתוח הם יוכלו להרגיש רק אחרי 12-18 חודשים.
בדרך כלל החלפת ברך מלאה כרוכה בתהליך החלמה יחסית ארוך ומורכב, אך כשהניתוח מתבצע בצורה נכונה, והמטופל לוקח את השיקום ברצינות, התוצאות מאד טובות. ההשקעה הנדרשת לקבל התוצאות הטובות ביותר היא ב-3 החודשים הראשונים אחרי הניתוח. לכן, יש להתכונן להשקיע זמן ולהתאמן באופן קבוע כדי להגיע לתוצאות הכי טובות.